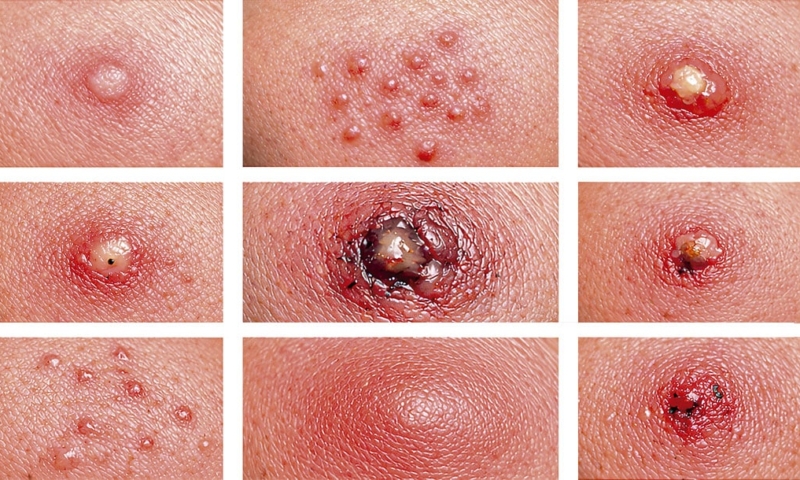
Galería orientativa sobre picaduras de insectos, Advertencia: Las imágenes no diagnostican por sí solas. El contexto y la evolución son determinantes. Ante fiebre, necrosis, edema progresivo o síntomas sistémicos, derivar inmediatamente al médico.
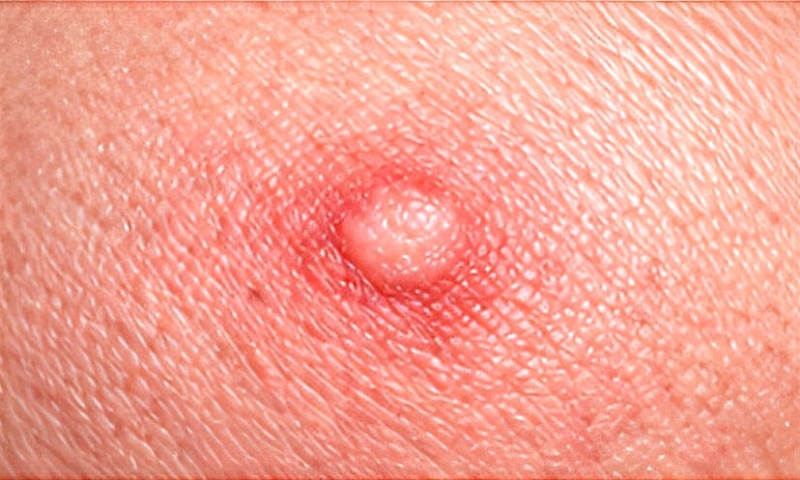
PICADURA DE MOSQUITO
Patrón clínico: Pápula eritematosa redondeada; bordes mal definidos; prurito intenso; puede haber punto central apenas visible; lesión única o pocas lesiones dispersas.
Contexto epidemiológico: Ambientes cálidos y húmedos; exposición al aire libre o ventanas abiertas; más frecuente en horas nocturnas o al amanecer; zonas descubiertas (brazos, piernas, cuello).
Evolución temporal: Aparece minutos a horas después; pico de prurito en 24 horas; resolución espontánea en 2–5 días.
Tratamiento: Lavado con agua y jabón; compresas frías; antihistamínico tópico u oral si hay prurito intenso; corticoide tópico suave (hidrocortisona 1%) por corto tiempo; evitar rascado.
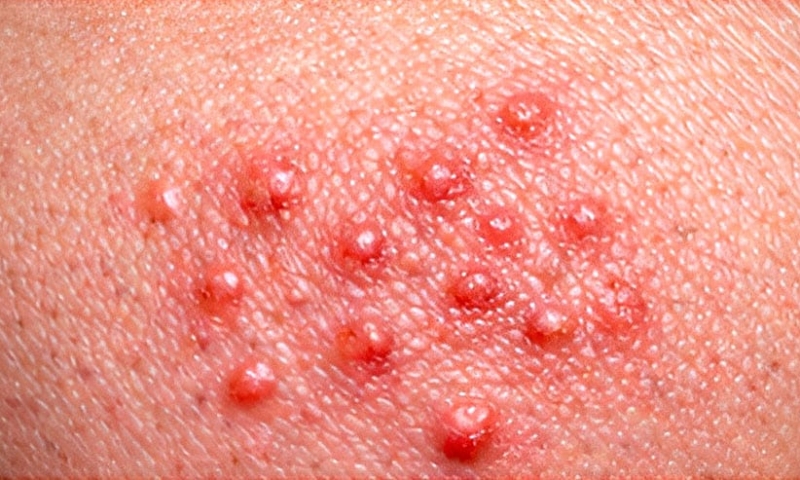
PICADURA DE PULGA
Patrón clínico: Pápulas pequeñas eritematosas; prurito intenso; punto central hemorrágico frecuente; disposición en grupos o líneas.
Contexto epidemiológico: Convivencia con mascotas; viviendas infestadas; predominio en piernas y tobillos; aparición frecuente al despertar.
Evolución temporal: Aparición horas después de la exposición; prurito persistente varios días; resolución en 7–10 días; riesgo de sobreinfección por rascado.
Tratamiento: Lavado local; antihistamínicos orales; corticoide tópico; tratamiento ambiental y de mascotas; antibiótico tópico solo si hay infección secundaria.
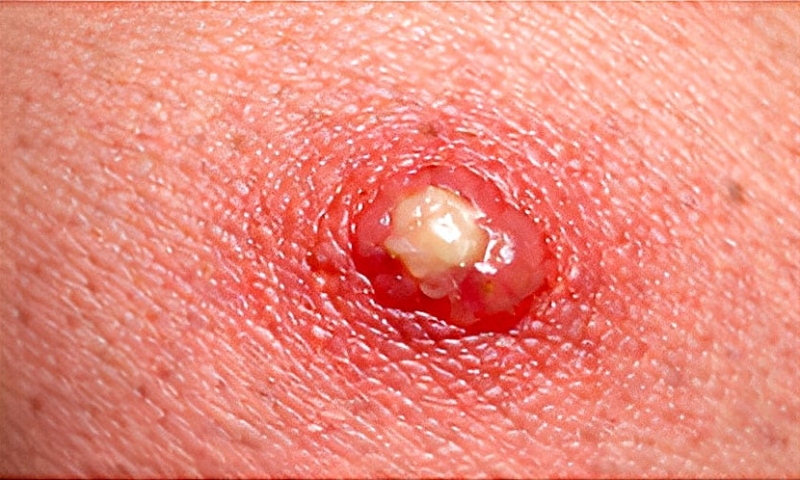
PICADURA DE HORMIGA
Patrón clínico: Pápula dolorosa inicial; evolución a pústula blanca estéril característica; halo eritematoso bien delimitado; posible multiplicidad de lesiones.
Contexto epidemiológico: Jardines, parques y áreas rurales; contacto directo con el suelo; predominio en pies, tobillos y piernas; sensación inmediata de ardor o quemadura.
Evolución temporal: Dolor inmediato; pústula se forma en 24–48 horas; resolución en 5–7 días; riesgo de infección secundaria si se manipula.
Tratamiento: Limpieza local; compresas frías; antihistamínico oral si hay prurito; corticoide tópico; NO drenar la pústula; antibiótico tópico solo si hay signos de infección.
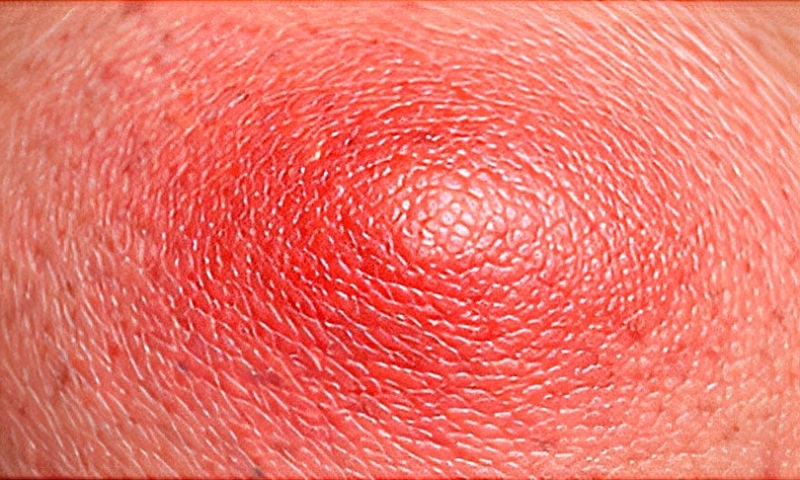
PICADURA DE AVISPA
Patrón clínico: Dolor intenso; eritema y edema extensos; lesión similar a la de abeja; no deja aguijón; posibilidad de múltiples picaduras.
Contexto epidemiológico: Ambientes rurales o urbanos; ataques defensivos al perturbar nidos; exposición directa reconocida por el paciente.
Evolución temporal: Dolor inmediato; inflamación progresiva en primeras 24 horas; resolución en 5–10 días; riesgo de reacción alérgica.
Tratamiento: Lavado local; frío local; antihistamínico oral; analgésicos; corticoide tópico u oral según intensidad; observación por posible reacción anafiláctica.
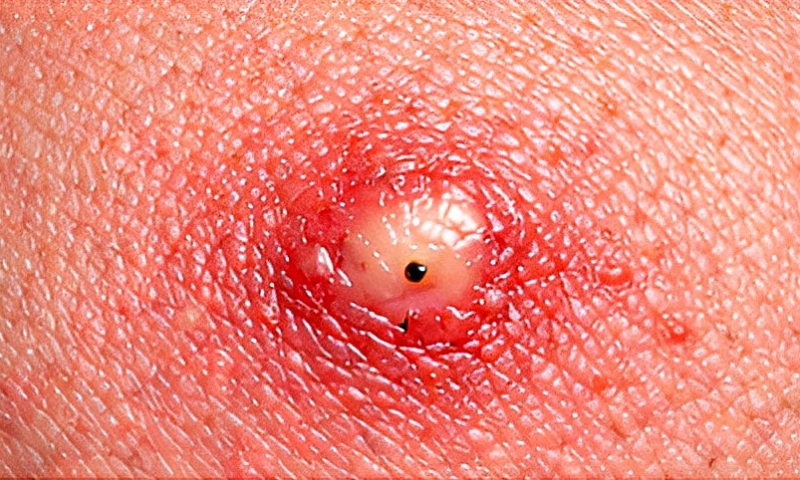
PICADURA DE ABEJA
Patrón clínico: Edema marcado; eritema amplio; dolor intenso inmediato; posible visualización de aguijón retenido; reacción local extensa en algunos casos.
Contexto epidemiológico: Exposición al aire libre; jardines, campos o zonas florales; evento claramente recordado por el paciente; frecuente en manos, cara y cuello.
Evolución temporal: Dolor inmediato; edema máximo en 24–48 horas; resolución en 3–7 días; riesgo de reacción alérgica sistémica en personas sensibilizadas.
Tratamiento: Retirar aguijón sin comprimir (raspado); lavado local; frío local; antihistamínico oral; analgésicos; corticoide tópico u oral si edema importante; derivar urgente si hay síntomas sistémicos.
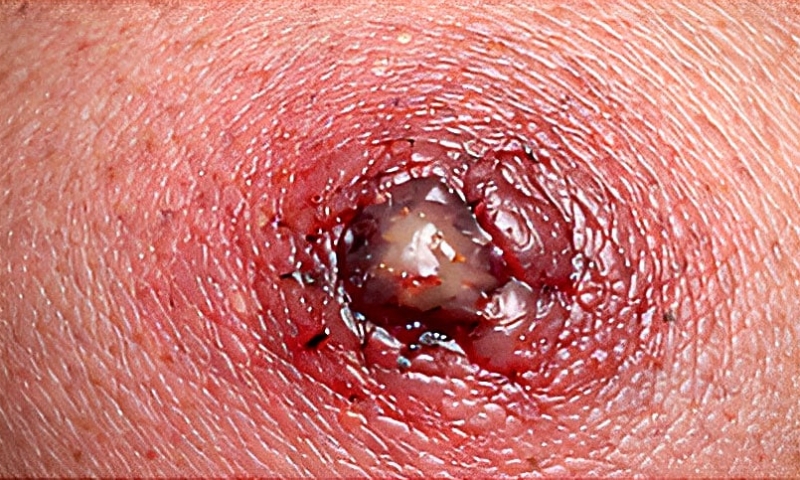
PICADURA DE ARAÑA
Patrón clínico: Lesión inicial poco dolorosa; punto central violáceo o necrótico; edema y eritema circundante; posible evolución a úlcera.
Contexto epidemiológico: Ropa guardada, depósitos o zonas rurales; evento generalmente no presenciado; poco frecuente en la práctica clínica.
Evolución temporal: Síntomas locales en 6–12 horas; posible necrosis en 24–72 horas según especie; curación lenta.
Tratamiento: Limpieza cuidadosa; frío local; analgésicos; vigilancia estricta; derivación médica si hay necrosis, dolor progresivo o síntomas sistémicos; evitar diagnósticos apresurados.
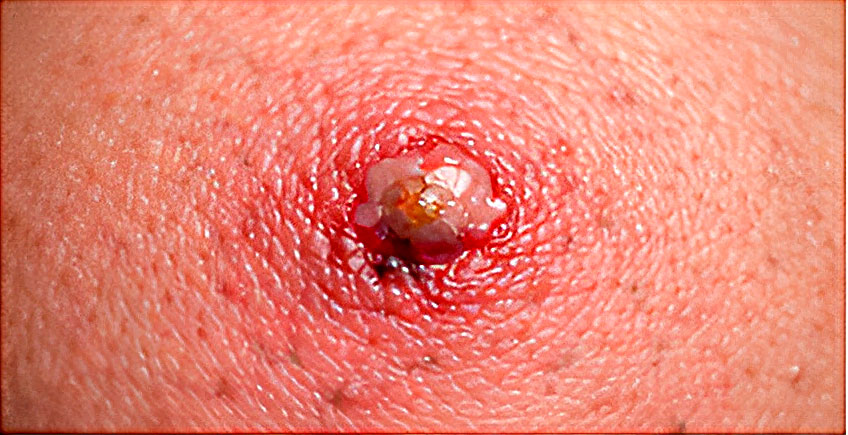
PICADURA DE GARRAPATA
Patrón clínico: Punto central costroso; eritema circundante; generalmente indolora; posible visualización del parásito adherido.
Contexto epidemiológico: Áreas rurales o boscosas; contacto con animales; localización frecuente en pliegues, cuero cabelludo o detrás de las orejas.
Evolución temporal: Lesión persiste varios días; posible aparición de eritema en expansión; requiere vigilancia por riesgo de enfermedades transmitidas.
Tratamiento: Extracción correcta de la garrapata; antisepsia local; observación clínica; derivar si aparece eritema migrans, fiebre o síntomas generales; antibióticos solo bajo indicación médica.
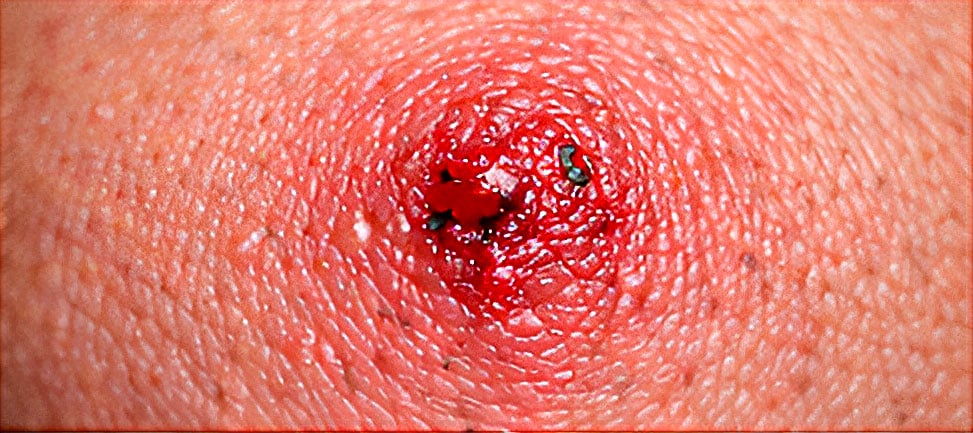
PICADURA DE TÁBANO
Patrón clínico: Lesión eritematosa dolorosa de mayor tamaño que otras picaduras; edema marcado; posible sangrado inicial; sensación de ardor intenso.
Contexto epidemiológico: Zonas rurales, ganaderas o cercanas a ríos; exposición diurna; frecuente en extremidades descubiertas.
Evolución temporal: Dolor inmediato; inflamación intensa en primeras 24 horas; resolución en 5–10 días; puede dejar hiperpigmentación residual.
Tratamiento recomendado: Lavado inmediato; compresas frías; analgésicos; antihistamínicos orales; corticoide tópico si inflamación importante; vigilar signos de infección.
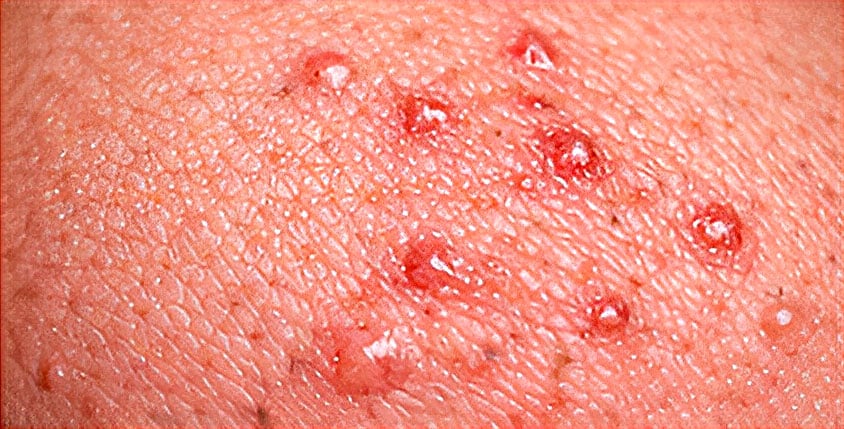
PICADURA DE CHINCHE
Patrón clínico: Pápulas eritematosas pruriginosas; tamaño variable; patrón lineal típico; reacción inflamatoria marcada en personas sensibles.
Contexto epidemiológico: Dormitorios, colchones y hoteles; picaduras nocturnas; lesiones en zonas descubiertas durante el sueño.
Evolución temporal: Aparición al despertar o pocas horas después; prurito prolongado; resolución en 1–2 semanas; persistencia mientras exista infestación.
Tratamiento: Antihistamínicos orales; corticoide tópico; higiene de lesiones; erradicación ambiental; antibióticos solo ante sobreinfección bacteriana.






